Редкое клиническое наблюдение девочки 14 лет с первичной забрюшинной цистаденомой
А.В. Дзядчик 1, С.В. Стоногин 1, С.Р. Гумарова 1, А.Д. Манаенкова 1, Т.М. Юдина 1, Д.В. Афонин 1, Е.А. Таширова 1
1 - Государственное Бюджетное Учреждение Здравоохранения Детская Городская Клиническая Больница имени З.А. Башляевой Департамента Здравоохранения Москвы. 1325373 Москва, улица Героев Панфиловцев, дом 28
Девочка 14 лет на занятиях по физкультуре неожиданно почувствовала боль в нижних отделах живота. Обратилась в нашу больницу для диагностики причины этих болевых ощущений. По экстренным показаниям было выполнен УЗИ и компьютерная томография, при которой было обнаружено объёмное кистозное образование в левой подвздошной области больших размеров.
При осмотре живот мягкий, доступный пальпации во всех отделах, симметричный, безболезненный. Анализы крови и мочи в пределах нормы.
Ультразвуковое исследование полых органов.
В проекции нижней трети левого латерального канала на минимальной глубине 20мм от поверхности кожи, под прямыми мышцами передней брюшной стенки визуализируется объемное анэхогенное образование, с четкими контурами, тонкими стенками, размерами 119х53х87мм, без четкого дистального усиления, аваскулярное при ЦДК (киста). В структуре кистозного образования перегородка. Свободной жидкости в брюшной полости не выявлено. Аппендикулярный отросток достоверно не визуализируется. Заключение: ЭХО признаки объемного образования брюшной полости .
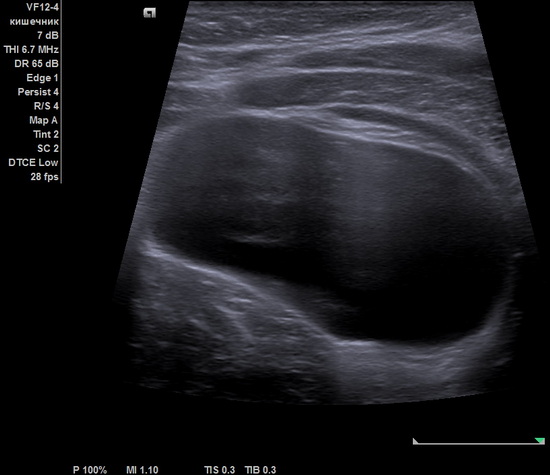
Рис 1 – УЗИ картина объёмного образования.
На ультразвуковом исследование органов малого таза - патологии не выявлено. Связь между объемным образованием и яичником не визуализировалась. Также пациентка была осмотрена врачом-акушером-гинекологом. Менструальный цикл был нерегулярный, менструация начиналась раз в 1-4 месяца, менструации болезненные. При ректальном исследовании патологий органов малого таза не выявлено.
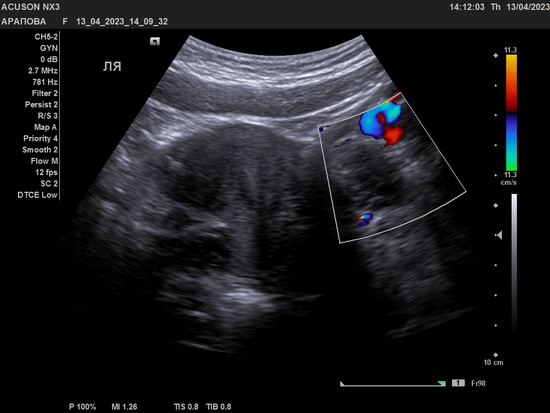
Рис 2 – УЗИ левого яичника. Яичник нормальных размеров.
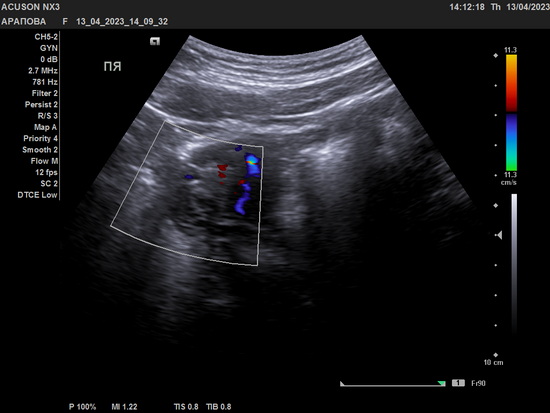
Рис 3 – УЗИ правого яичника. Яичник нормальных размеров.
Компьютерная томография кишечника -виртуальная колоноскопия, с контрастированием.
В левой подвздошной области кпереди от большой поясничной и подвздошной мышц определяется дополнительное объемное образование овальной формы с четким ровным контуром. Кранио-каудальный размер 100мм, билатеральный 64мм, передне-задний 48мм. Структура образования жидкостная со значениями от +13HU до +22HU. Стенка образования тонкая 1-2мм, более отчетливо прослеживается после дополнительного контрастного усиления. Образование смещает медиально прилежащие отделы толстой кишки. К задним нижним отделам образования прилежат подвздошные сосуды. После дополнительного контрастного усиления образование препарат не накапливает. Внутри образования дополнительных включений, сосудов не определяется.
Печень обычной формы с четким ровным контуром, края острые. Структура паренхимы и значения плотности не изменены. После дополнительного контрастного усиления очагов, зон измененного накопления препарата в паренхиме печени не выявлено. Желчный пузырь с четким контуром. Содержимое пузыря жидкостное, достаточно гомогенное. Поджелудочная железа обычной формы, с четким контуром. После дополнительного контрастного усиления очагов, зон измененного накопления препарата в паренхиме железы не выявлено. Селезенка обычной формы с четким контуром. Структура паренхимы и значения плотности не изменены. После дополнительного контрастного усиления накопление препарата характерное. Почки расположены в типичном месте, форма обычная, контур четкий. Размеры правой почки 98х43х37мм, левой почки 101х51х44мм. Структура паренхимы и значения плотности не изменены. После дополнительного контрастного усиления очагов, зон измененного накопления препарата в паренхиме почек, паранефрально не выявлено. Элементы чашечно-лоханочной системы почек сформированы обычно, не расширены. По визуальной оценке экскреторная функция почек сохранена.
Свободная жидкость в брюшной полости, малом тазу не определяется. Увеличенные лимфоузлы не определяются.
Заключение: КТ картина массивного жидкостного объемного образования левой подвздошной области, не накапливающего контрастный препарат.
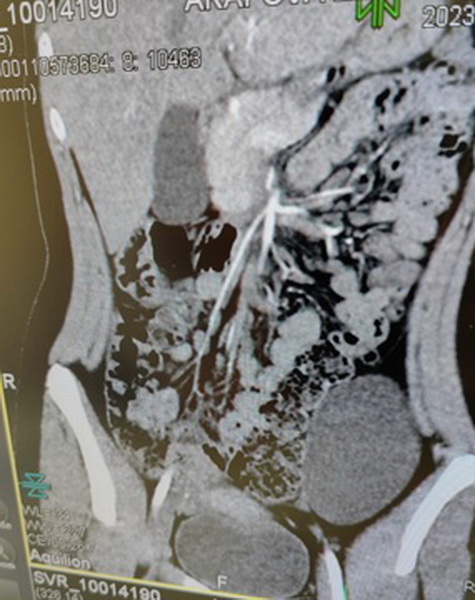
Рис 4 – скт. Видно объёмное образование в левой подвздошной области больших размеров.
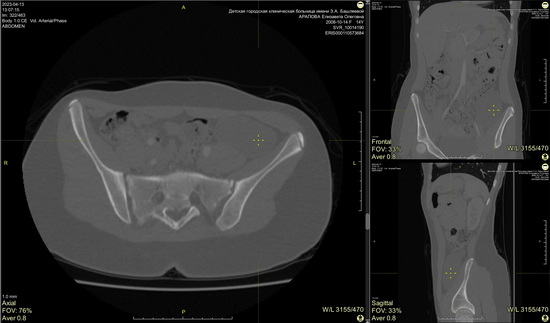
Рис 5 – скт. В разных проекциях видно объёмное кистозное образование левой подвздошной области
После проведения консультации гинеколога и педиатра девочка была оперирована – выполнено лапароскопическое удаление объёмного образования.
Под наркозом наложен карбоксиперитонеум, введен телескоп и манипуляторы. При ревизии в левой подвздошной области забрюшинно видно кистозное жидкостное образование овальной формы размером примерно 10см на 6см. С использованием электрокоагуляции и аппарата THUNDERBEAT вскрыт листок брюшины над кистозным образованием. Кистозное образование целиком вылущено из забрюшинного пространства левой подвздошной области. Питающие сосуды коагулированы. Ложе образование целиком представлено жировой тканью. Из кистозного образования удалено 150мл прозрачной серозной жидкости. Взят посев на флору и чувствительность к антибиотикам. Образование удалено из брюшной полости через 10мм троакар. При ревизии матка и придатки без патологии. При ревизии другой патологии в брюшной полости не выявлено. В малый таз установлен четырехканальный дренаж.
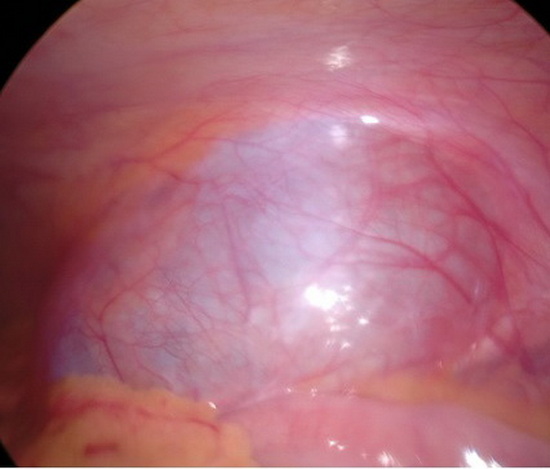
Рис 6 – интраоперационное фото. Забрюшинно визуализируется объёмное образование.
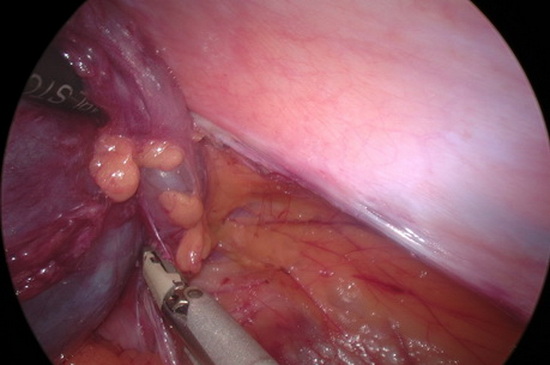
Рис 7 – интраоперационное фото. После вскрытия листка брюшины удалось целиком выделить объёмное образование из забрюшинного пространства
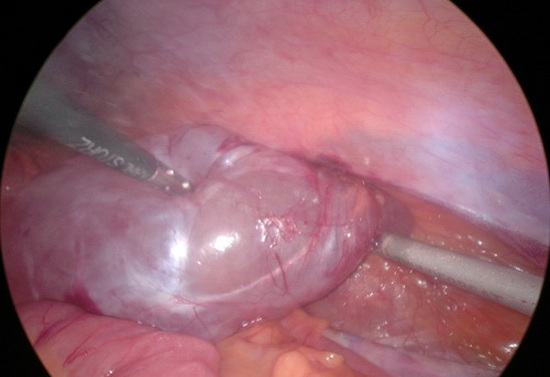
Рис 8 – интраоперационное фото. Кистозное образование удалено из забрюшинного пространства
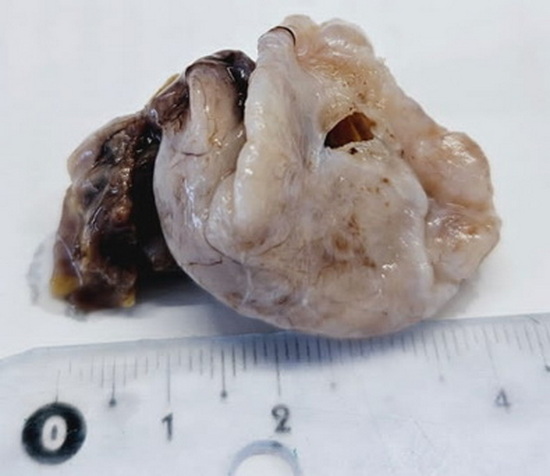
Рис 9 – макропрепарат удаленного кистозного образования
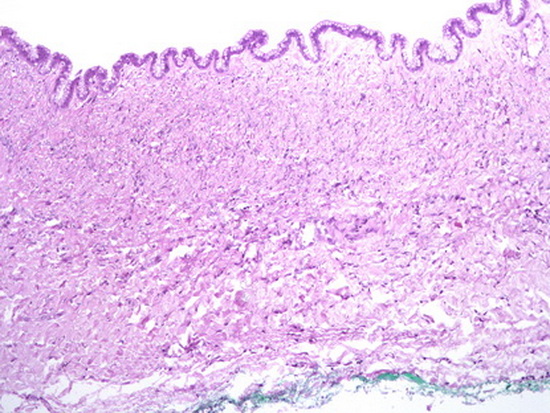
Рис 10 – гистологическое исследование.
Гистологическое исследование. Макроскопическое описание: Кистозное образование, вскрыто, размером 5,0х4,5см, наружная поверхность тусклая, серо-коричневого цвета. На разрезе внутренняя поверхность блестящая, белесовато-серого цвета, толщина стенки 0,1-0,2 см.;
Микроскопическое описание: Кистозное образование, частично выстланное однослойным муцинозным цилиндрическим эпителием, местами уплощенным эпителием c образованием сосочковых структур, без атипии и митотической активности. Стенка представлена фиброзной тканью с полнокровными сосудами, очаговыми кровоизлияниями. Заключение Код по МКБ-10: D20.0 Доброкачественное новообразование мягких тканей забрюшинного пространства. Морфологический код по МКБ-О: Муцинозная цистаденома. Гистологическая картина наиболее соответствует муцинозной цистаденоме.
Обсуждение
Определение. Муцинозная цистаденома — доброкачественное новообразование яичника, покрытое низкокубическим эпителием, внутренняя поверхность выстлана высоким призматическим эпителием со светлой цитоплазмой [1]. Данная опухоль занимает второе место среди всех доброкачественных образований яичников и обладает способностью к быстрому росту, порой достигая больших и гигантских размеров [2]. По статистическим данным, эпителиальные опухоли яичников составляют 18,9% среди всех опухолей и опухолевидных образований яичников и обнаруживаются у девочек пубертатного периода, в среднем от 12 до 16 лет [3].
Первичная забрюшинная муцинозная цистаденома является крайне редкой опухолью. В данном клиническом наблюдении представлена пациентка, которой было выполнено лапароскопическое удаление забрюшинно расположенного кистозного образования. Анализируя литературные данные, другие клинические наблюдения, опубликованные ранее, мы выявили две основных теории возникновения данной опухоли. Первая теория включает в себя информацию, что эти опухоли возникают из отщепления мезотелиальных клеток во внутриутробном периоде жизни и последующей муцинозной метаплазии клеток выстилки с образованием цистаденомы. Рецепторы эстрогена могут быть вовлечены в процесс развития опухоли, что объясняет их возникновение исключительно у женщин.
Забрюшинные муцинозные цистаденомы являются редкими кистозными опухолями. Они напоминают муцинозные цистаденомы яичников, но не прикреплены к яичнику и могут возникнуть в любом месте забрюшинного пространства. И также вторая теория предполагает, что эти опухоли возникают в результате инвагинации мультипотенциального мезотелия с последующей муцинозной метаплазией клеток мезотелиальной выстилки, что приводит к образованию муцинозной кисты [4, 5].
В мировой литературе зарегистрировано 150 случаев первичных забрюшинных муцинозных опухолей (Primary retroperitoneal mucinous tumors, PRMTs), которые подразделяют на муцинозную цистаденому (mucinous cystadenoma, MC), муцинозные пограничные опухоли или опухоли с низким злокачественным потенциалом (mucinous borderline tumors or tumors of low malignant potential и муцинозные карциномы, MLMP), и муцинозная карцинома (mucinous carcinomas, MCas) [6]. Эти редкие опухоли в значительной степени напоминают свои аналоги в яичниках; однако при патологоанатомическом исследовании у них отсутствуют признаки наличия ткани яичников. Подтвердить диагноз этих опухолей до операции сложно из-за их редкой встречаемости и отсутствия объективных рентгенологических критериев [7]. Нами не было обнаружено ни одного описанного ранее клинического случая вышеописанной опухолью у несовершеннолетнего пациента.
В данном клиническом наблюдении представлена пациентка с первичной забрюшинной муцинозной цистаденомой, диагностированной гистопатологическим методом после хирургического удаления. В настоящее время для удаления кистозных образований из брюшной полости и забрюшинного пространства используются малоинвазивные лапароскопические технологии, которые и были использованы в данном случае.
В Российской федерации профилактический осмотр девочек и подростков осуществляется в возрасте 3, 6, 13, 15, 16, 17 лет. Ультразвуковое исследование органов брюшной полости и мочевыводящих путей выполняется исключительно в возрасте 6 лет. Следующее плановое ультразвуковое исследование будет выполнено при отсутствии каких-либо жалоб по достижению 18 лет [8]. Мы подчеркиваем важность рассмотрения первичных забрюшинных муцинозных опухолей в дифференциальной диагностике при обнаружении кистозных поражений забрюшинного пространства. Также несмотря на то, что данная опухоль забрюшинного пространства не имела связи с яичниками, хотели бы подчеркнуть важность выполнения ультразвукового исследования и рекомендовали его включить в плановый профилактический осмотр детей и подростков.
Слаженная работа детских хирургов, гинеколога, анестезиологов, врачей лучевой диагностики, патологоанатомов позволяет своевременно проводить диагностику и успешное лечение детей с данной патологией.
Литература:
1) Гинекология Б. И. Баисова и др. ; под ред. Г. М. Савельевой, В. Г. Бреусенко. — 4-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2012. — 432 с. : ил. ISBN 978-5-9704-2254-0.
2) Оперативная гинекология / В.И. Краснопольский, С.Н. Буянова, Н.А. Щукина, А.А. Попов. – 3-е изд. – М. : МЕДпресс-информ, 2017 – 320 с. : ил. ISBN 978-5-00030-411-2
3) Богданова Е.А. Гинекология детей и подростков. - М.: Медицинское информационное агентство, 2000. - 332 с., ил. ISBN 5-89481-046-9
4) Subramony C, Habibpour S, Hashimoto LA. Retroperitoneal mucinous cystadenoma. Arch Pathol Lab Med. 2001 May;125(5):691-4. doi: 10.5858/2001-125-0691-RMC. PMID: 11300948.
5) Yunoki Y, Oshima Y, Murakami I, Takeuchi H, Yasui Y, Tanakaya K, Konaga E. Primary retroperitoneal mucinous cystadenoma. Acta Obstet Gynecol Scand. 1998 Mar;77(3):357-8. PMID: 9539290.
6) Motoyama T, Chida T, Fujiwara T, Watanabe H. Mucinous cystic tumor of the retroperitoneum. A report of two cases. Acta Cytol. 1994 Mar-Apr;38(2):261-6. PMID: 8147222.
7) Kavanagh TR, Nwaoduah N, Richard SD, Bowne WB, Rosenblum NG. Surgical resection of a rare primary retroperitoneal mucinous borderline tumor of Müllerian Origin: A case report. Gynecol Oncol Rep. 2022 Nov 8;44:101104. doi: 10.1016/j.gore.2022.101104. PMID: 36388761; PMCID: PMC9664475.
8) Приказ Минздрава России от 20.10.2020 N 1130н "Об утверждении Порядка оказания медицинской помощи по профилю "акушерство и гинекология" (Зарегистрировано в Минюсте России 12.11.2020 N 60869)
Данные об авторах:
1) Дзядчик Александр Валерьевич – заведующий хирургическим отделением ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ. E-mail: dzyadchik@mail.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, отделение хирургии. https://orcid.org/0000-0002-6751-3068
2) Стоногин Сергей Васильевич – врач-хирург хирургического отделения ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ, кандидат медицинских наук. E-mail: svas70@mail.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, отделение хирургии. https://orcid.org/0000-0003-3531-5849
3) Гумарова София Равильевна - врач отделения лучевой диагностики ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ. 125480 Москва, улица Героев Панфиловцев, дом 28, отделение лучевой диагностики, e-mail: sofia_papa@mail.ru, https://orcid.org/0000-0002-6208-2799
4) Манаенкова Анна Дмитриевна – врач-гинеколог ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ. 125480 Москва, улица Героев Панфиловцев, дом 28, отделение лучевой диагностики, e-mail: nuta_14.1996@mail.ru, https://orcid.org/0009-0002-5610-9315
5) Юдина Татьяна Михайловна – врач-педиатр, гастроэнтеролог, кандидат медицинских наук. ДГКБ имени З.А. Башляевой ДЗМ, 125480 Москва, улица Героев Панфиловцев, дом 28. e-mail: yudina.tm@bk,ru, https://orcid.org/0000-0002-5253-3090
6) Афонин Дмитрий Владимирович - врач-анестезиолог отделения анестезиологии Государственного бюджетного учреждения Детской городской клинической больницы имени З.А. Башляевой Департамента Здравоохранения Москвы, e-mail: afonin70@list.ru
7) Таширова Екатерина Александровна – врач-патологоанатом отделения патологической анатомии ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ. E-mail: tashirova.katya@mail.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, отделение патологической анатомии. https://orcid.org/0000-0002-5303-4349